心理所研究揭示围绝经期激素疗法对脑结构影响的关键调节机制
多项大规模流行病学研究显示,女性阿尔茨海默症(AD)的患病率约为男性的两倍。越来越多的研究指出,围绝经期雌激素的急剧下降,可能是形成这一性别差异的重要生物学基础。基于此,围绝经期激素疗法(Menopausal Hormone Therapy, MHT)被寄予厚望——通过补充下降的卵巢激素,该疗法被认为有助于维护女性脑健康。然而,过去几十年的研究却给出了彼此矛盾的结论:部分研究发现,接受MHT治疗者在额叶、颞叶及海马等关键脑区表现出更大的灰质体积,提示潜在的神经保护作用;而另一些研究则报告脑体积减少、白质异常增加,甚至提示可能加速脑老化。同一种干预手段,为什么会得出完全相反的结论?这一争议已成为当前AD性别差异研究领域亟需解答的重要问题。
为回答这一问题,中国科学院心理研究所李娟研究组开展了一项系统综述研究,对该领域证据进行了系统整合。研究从PubMed、Web of Science及EBSCO数据库中共筛选出228篇文献,最终纳入24项符合标准的磁共振成像(Magnetic Resonance Imaging,MRI)研究进行分析。
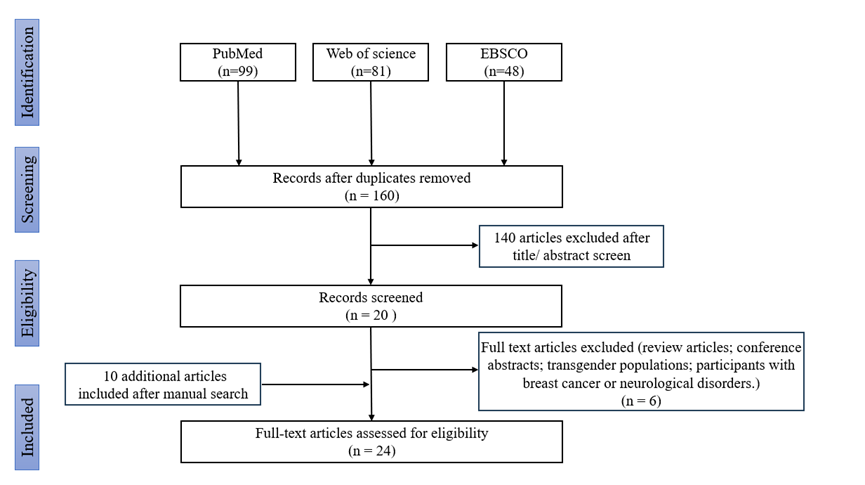
图1. Prisma流程图
通过整合全脑分析、特定脑区(ROI)分析及多种脑结构指标(如灰质体积、白质高信号等),研究揭示出一个清晰但此前被忽视的规律:
负性结果并非随机出现,而是高度集中在两类条件下:(1)给药时机较晚(绝经5年后才开始使用MHT); (2)采用口服给药的共轭雌激素(Conjugated Estrogens,CEE)治疗。
相比之下:(1)在绝经早期启动MHT,未观察到不良结构改变;(2)经皮雌二醇(Transdermal Estradiol),整体呈现更中性甚至局部正向的结果。换言之,问题可能不在于“用不用MHT”,而在于:“什么时候用 + 以什么形式用”。
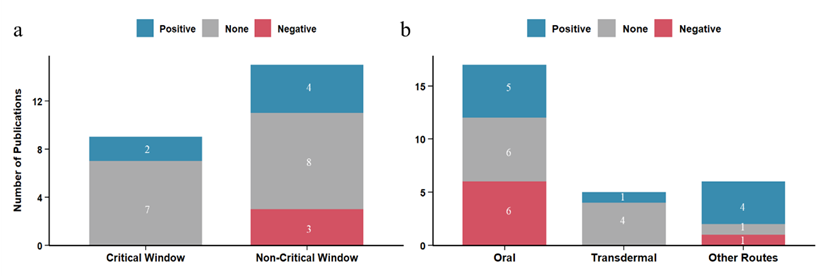
图2. 给药时机和给药方式对MHT效果的影响
进一步分析表明,给药时机(Timing)与给药方式(Route)这两个因素是解释既往研究分歧的关键调节变量。在此基础上,研究提出了一个更具整合性的框架:MHT对大脑的影响并非单一效应,而是由三大因素共同决定:给药时机(是否处于“关键窗口期”);给药方式(口服 vs 经皮);个体差异(如APOE4基因、激素暴露历史等)。这一框架将长期“互相矛盾”的研究结果,统一为一个可解释的机制模型。
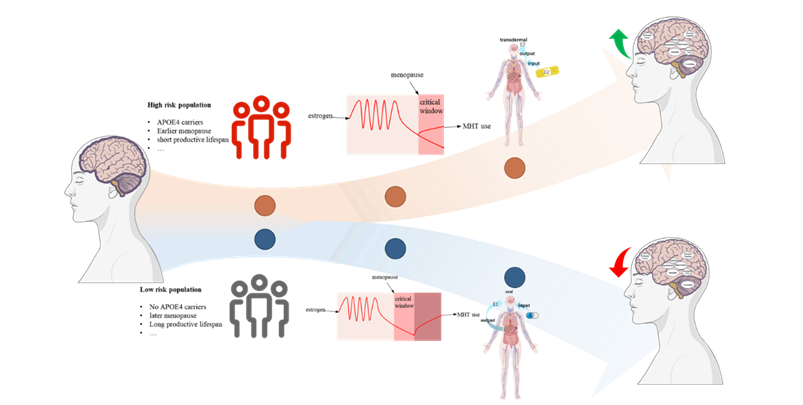
图3. 给药时间、给药方式和给药人群调节MHT给药效果的机制图
研究还指出,目前该领域仍存在一些关键局限:多数研究为横断面或时间点有限,难以捕捉动态变化;过度依赖海马体作为指标,可能忽略更早期变化区域;对给药参数(剂量、持续时间等)控制不足。因此,未来研究需要:(1)更严格的纵向随机对照设计;(2)更敏感的脑影像指标(如皮层厚度、多模态MRI);(3)结合AI与机器学习方法,捕捉更细微的脑变化模式。
综上所述,研究结果显示:MHT不是“好或坏”的问题,而是一个“条件性干预”——只有在合适的时间、以合适的方式、针对合适的人群,才可能真正发挥其对脑健康的潜在益处。
该研究获得了国家重点研发计划(2024YFC3606800),国家自然科学基金(32271121),认知科学与心理健康国家重点实验室基金(E5CX1201GZ)以及国家留学基金资助。
研究成果已在线发表于Neuroscience & Biobehavioral Reviews。心理所博士研究生何正明为论文第一作者,心理所李娟研究员为通讯作者,心理所博士研究生王雨婷、唐为为共同作者。
论文信息:He, Z., Wang, Y., Tang, W., & Li, J. (2026). Timing and route of menopausal hormone therapy critically shape structural brain outcomes: A systematic review of MRI evidence. Neuroscience and biobehavioral reviews, 106684. Advance online publication. https://doi.org/10.1016/j.neubiorev.2026.106684
附件下载:

